Výskumný tím z University of Massachusetts Amherst oznámil významný pokrok v imunoterapii rakoviny. Ich experimentálna nanovakcína bola testovaná na myšiach, pričom dokázala zabrániť vzniku agresívnych nádorov aj šíreniu metastáz. Výsledky naznačujú možný základ pre široko využiteľnú protinádorovú platformu.
Najväčšie riziko pri onkologických diagnózach zvyčajne nepredstavuje primárny tumor, ale jeho rozsev po tele. Metastatické ložiská sú hlavnou príčinou úmrtí. Nová nanovakcína bola preto navrhnutá tak, aby aktivovala imunitný systém proti šíreniu nádorových buniek.
Technológia stojí na lipidových nanočasticiach, ktoré pôsobia ako veľmi silný adjuvant. Tím vedený biomedicínskou inžinierkou Prabhaní Atukorale do každej nanočastice vložil dvojicu imunitných stimulátorov, ktoré sa za bežných okolností nedajú kombinovať. V nanočastici však dokázali fungovať spoločne a po aplikácii smerovali do lymfatických uzlín, kde aktivovali dendritické bunky a následne pripravili T-lymfocyty na identifikáciu a ničenie rakovinových buniek.
Simulácia klasickej vakcíny
V prvom scenári bola nanovakcína kombinovaná so špecifickými peptidmi melanómu, čo pripomínalo klasické očkovanie. Myši dostali sériu dávok a až po troch týždňoch im boli implantované melanómové bunky. Až 80 percent očkovaných jedincov počas celej 250-dňovej štúdie nádor nevyvinulo. Neočkované zvieratá alebo tie s bežným očkovaním však ochoreli a uhynuli v priebehu pár týždňov.
Ešte náročnejší bol druhý experiment, v ktorom nebol použitý jediný definovaný antigén. Vedci aplikovali nádorový lyzát – zmes rozložených nádorových buniek obsahujúcu široký repertoár bielkovín. Táto „širokospektrálna“ vakcína po očkovaní ochránila myši aj pred tromi mimoriadne agresívnymi typmi rakoviny. Pri pankrease odmietlo nádor 88 percent myší, pri trojito negatívnom karcinóme prsníka 75 percent a pri melanóme 69 percent.
Imitácia metastázovania
Najsilnejším momentom výskumu bol pokus simulujúci metastázovanie. Zvieratám, ktoré po očkovaní nevytvorili primárny nádor, boli neskôr systémovo podané nádorové bunky. Ani jedna z týchto myší nezískala metastatické ložiská v pľúcach, zatiaľ čo u všetkých kontrolných vznikli. Výskumníci to vyhodnotili ako dôkaz robustnej pamäťovej imunity, teda dlhodobého imunitného dohľadu nad možným vznikajúcim ochorením.
Podstatou technológie ostáva dvojica – antigén a adjuvant. V tomto prípade však ide o oveľa sofistikovanejší koncept. Antigénmi môžu byť konkrétne peptidy alebo široká nádorová bielkovinová zmes, pričom „super adjuvant“ tvoria dva odlišné imunitné stimulátory, súčasne vysielajúce viacnásobný poplachový signál. Autori to prezentujú ako platformu, ktorú možno upraviť podľa typu nádoru len výmenou antigénu.
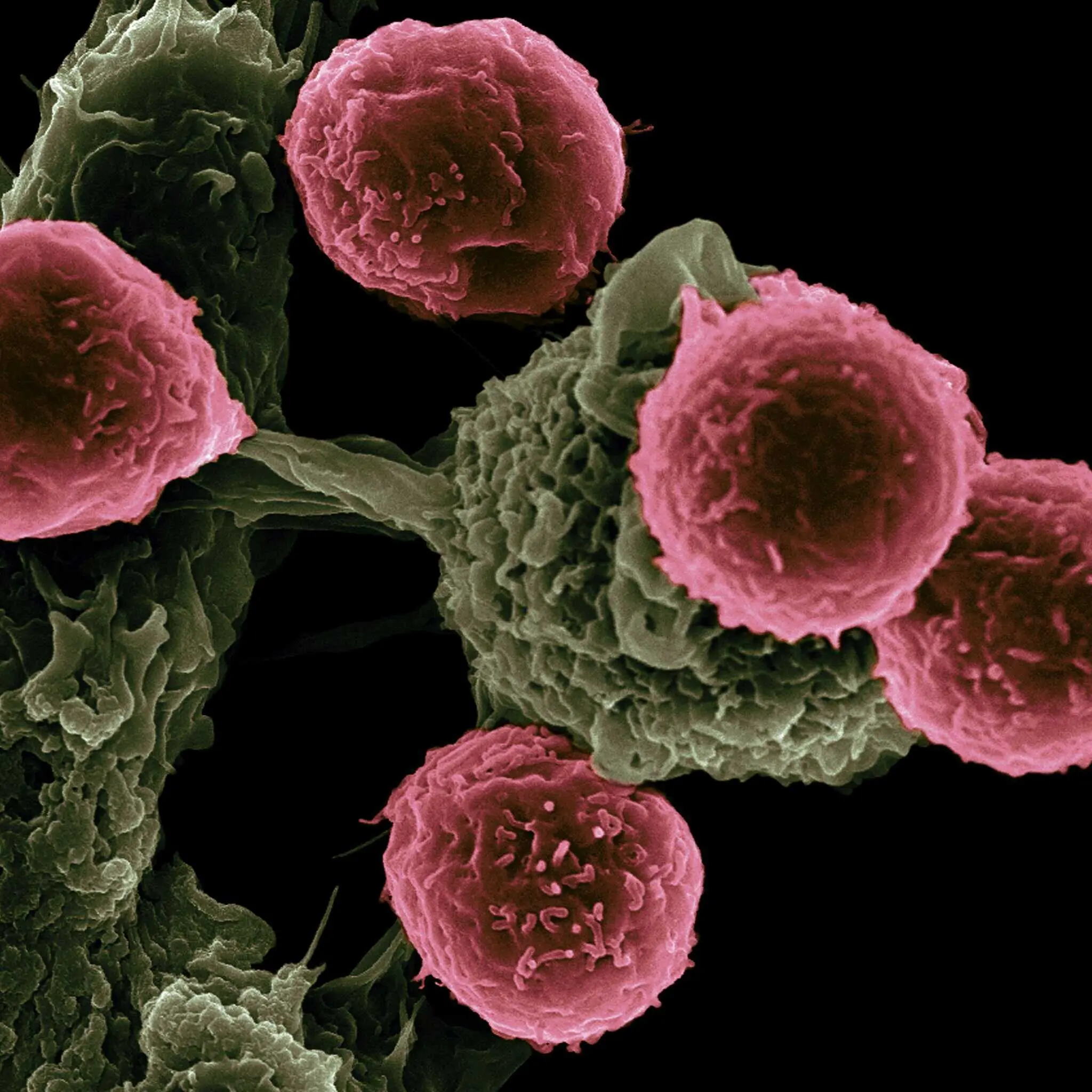
V praxi sa táto modularita môže využiť nielen na preventívne očkovanie rizikových ľudí, ale aj vo forme terapeutických vakcín po chirurgickej liečbe alebo chemoterapii, aby sa eliminovali zvyšné skryté nádorové bunky a tým znížilo riziko návratu ochorenia.
Pred klinickou realitou je ešte dlhá cesta
Treba pripomenúť, že ide zatiaľ o predklinické experimenty na zvieratách, hoci zverejnené v prestížnom periodiku Cell Reports Medicine. Aby sa technológia dostala k pacientom, bude musieť prejsť náročným procesom testovania bezpečnosti, funkčnosti a výrobných štandardov, ktorý potrvá roky.
Aby sa postup čo najviac zrýchlil, Atukorale spolu s kolegom Griffinom Kaneom založili firmu NanoVax Therapeutics. Ich cieľom je posunúť túto platformu smerom k terapeutickým verziám a pripraviť ju na budúce klinické štúdie. Podľa vedcov je síce príliš skoro hovoriť o vakcíne, ktorú by si pacient mohol bežne vyžiadať v ambulancii, ale pre onkológiu ide o veľmi nádejný smer. Ukazuje sa, že kľúč nemusí spočívať v hľadaní jednej univerzálnej molekuly, ale skôr v chytrých metódach, ktoré z imunitného systému spravia aktívneho lovca rakovinových buniek v celom tele.